
Смята се, че диабетът се развива при тези, които консумират много сладкиши. Всъщност това е много по-сложна патология, която само частично зависи от храненето и може да се развие във всеки човек.
Захарен диабет: определение на заболяването
Захарният диабет (ЗД) е група от заболявания, свързани с метаболитни нарушения. Хората с диабет не могат да усвояват правилно въглехидратите. В резултат концентрацията им на глюкоза (кръвна захар) се повишава значително.
Глюкозата е вид захар, която служи като основен източник на енергия за тялото.
Излишната глюкоза има токсичен ефект и разрушава стените на кръвоносните съдове, нервните влакна и вътрешните органи.
Захарният диабет се развива по различни причини. Някои видове заболяване са генетични по произход, докато други са свързани с начина на живот или факторите на околната среда.
Името на болестта е дадено от древните гърци. Преведено от гръцки, διαβαίνω означава „преминавам", което се отнася до основния симптом на захарен диабет, полиурия или често уриниране. Поради това човек непрекъснато губи течност и се стреми да я възстанови, като пие колкото е възможно повече вода.
Това обаче не винаги е така. Някои форми на диабет могат да се развиват безсимптомно дълго време или да се проявяват толкова леко, че човек дори не забелязва, че нещо се е объркало. И дори при типичния ход на заболяването често минават много години, преди излишната глюкоза в кръвта да доведе до развитие на симптоми на заболяването. Освен това през цялото това време човекът е в състояние на хипергликемия и към момента на диагностицирането вече има тежки необратими нарушения на бъбреците, кръвоносните съдове, мозъка, периферните нерви и ретината.
Болестта причинява значителни увреждания на тялото. Без лечение излишната глюкоза може да доведе до влошаване на функцията на бъбреците, сърцето и нервните клетки. Но такива усложнения могат да бъдат предотвратени. Съвременните лекари разполагат с достатъчно ефективни лекарства и техники за лечение на диабет.
Разпространение
През 2019 г. диабетът е пряката причина за 1, 5 милиона смъртни случая по света. Освен това в почти половината от случаите заболяването е фатално при хора на възраст под 70 години. Другата половина от пациентите са починали от усложнения на заболяването: бъбречна недостатъчност, сърдечни и съдови увреждания.

Освен хората, от диабет страдат и животните. Например кучета и котки.
От 2000 г. до 2019 г. смъртността от диабет в развитите страни се е увеличила с 3%, а в страните с по-нисък среден доход с 13%. В същото време вероятността от смърт от усложнения на заболяването при хора на възраст от 30 до 70 години е намаляла с 22% в световен мащаб. Смята се, че това се дължи на подобрената диагностика на диабета и ефективните методи за ранна профилактика на неговите усложнения.
Класификация на диабета
У нас се използва класификацията на захарния диабет, одобрена от Световната здравна организация през 1999 г.
Захарен диабет тип I
При този тип заболяване панкреасът на човек произвежда малко от хормона инсулин, който е необходим за транспортирането на глюкозата в клетките. В резултат на това глюкозата, постъпваща в кръвта, не може да се абсорбира напълно от клетките, остава в съдовете, транспортира се до тъканите и постепенно ги унищожава.
В зависимост от причината за дисфункция на панкреаса диабет тип I се разделя на два подтипа: имуномедииран и идиопатичен.
Имуномедииран захарен диабетрезултат от автоимунно разрушаване на клетките на панкреаса, поради което имунната система погрешно атакува собствената си здрава тъкан. Диабетът обикновено започва в детството или юношеството, но може да се развие при хора от всички възрасти.
Имуномедиираният диабет често се свързва с други автоимунни заболявания, като болест на Грейвс, тиреоидит на Хашимото, болест на Адисон, витилиго или пернициозна анемия.
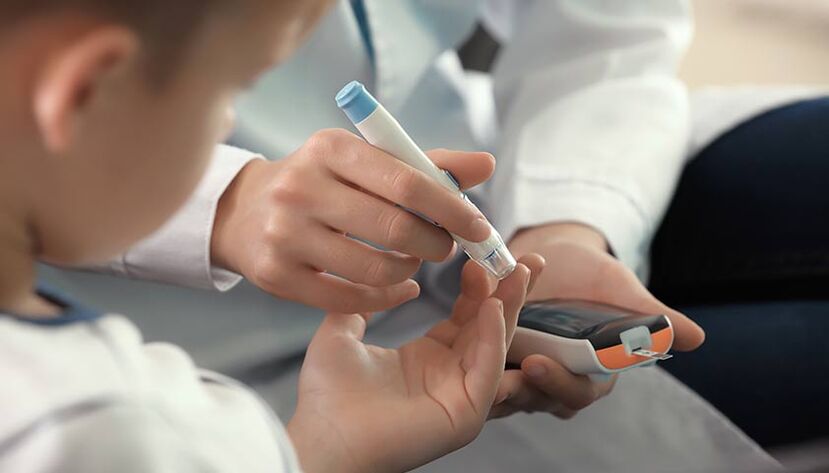
Захарният диабет тип 1 най-често се развива при деца и юноши, въпреки че може да се появи на всяка възраст.
Идиопатичен захарен диабет.Рядък вариант на заболяването. Такива пациенти нямат лабораторни признаци на автоимунно увреждане, но се наблюдават симптоми на абсолютен инсулинов дефицит.
Захарен диабет тип II
В този случай панкреасът произвежда достатъчно инсулин, но клетките са нечувствителни или резистентни към него, така че не могат да абсорбират глюкозата и тя се натрупва в кръвта.
В зависимост от водещата причина захарният диабет тип II се разделя на захарен диабет тип II с преобладаваща инсулинова резистентност и относителен инсулинов дефицит и захарен диабет тип II с преобладаваща нарушена инсулинова секреция с или без инсулинова резистентност.
Други специфични видове диабет
Други специфични форми на заболяването включват патологии с изразен генетичен компонент, свързани с инфекциозни заболявания или прием на определени лекарства и др.
Генетични дефекти във функцията на β-клетките на панкреасатези видове заболявания, в развитието на които ясно се установява дефектен ген.
Генетични дефекти в действието на инсулинаразвитието на патологията е свързано с периферното действие на инсулина, което е нарушено поради мутации в гена на инсулиновия рецептор.
Заболявания на екзокринния панкреас.Например, хроничен панкреатит и други възпалителни патологии.
Ендокринопатиипатологии, свързани с прекомерна секреция на други хормони, като акромегалия, болест на Кушинг, хипертиреоидизъм.
Диабет, предизвикан от лекарства или химикали, може да възникне при прием на хормонално активни вещества, α- и β-адренергични агонисти, психоактивни, диуретици и химиотерапевтични лекарства.
Диабет, свързан с инфекциозни заболявания.По правило заболяването се развива поради вирусни инфекции (патогени: Coxsackie, рубеола, Epstein Barr вируси).
Необичайни форми на имунологично медииран диабет.Например, синдром на неподвижност и ригидност, системен лупус еритематозус.
Други генетични синдроми, понякога в комбинация с диабет.
Гестационен захарен диабет
За първи път се появява по време на бременност и се характеризира с намаляване на чувствителността на клетките към глюкозата. Смята се, че заболяването се развива поради дисбаланс на хормоните. След раждането състоянието се нормализира или може да се развие в диабет тип II.
Причини за диабет
Захарният диабет се развива по различни причини, включително генетични и автоимунни заболявания, хронични заболявания на панкреаса и хранителни навици.
Чести причини за диабет:
- неизправност на имунната система, поради което атакува клетките на панкреаса;
- генетични заболявания, които нарушават чувствителността на тъканите към глюкоза, променят функционирането на панкреаса и намаляват или напълно спират синтеза на инсулин, необходим за усвояването на глюкозата;
- вирусни инфекции Coxsackie вируси, рубеола, Epstein Barr, ретровируси могат да проникнат в клетките на панкреаса и да унищожат органа;
- хронични заболявания, които засягат панкреаса, кистозна фиброза, панкреатит, хемохроматоза;
- ендокринни заболявания Синдром на Кушинг, акромегалия;
- токсини (например родентициди, които се използват за унищожаване на гризачи, тежки метали, нитрати);
- диетични навици излишъкът от мазнини и прости въглехидрати в диетата може да доведе до затлъстяване и намалена чувствителност на клетките към инсулин;
- лекарства, някои хормонални лекарства (по-специално глюкокортикостероиди), някои лекарства за лечение на заболявания на сърцето и нервната система, препарати от витамини от група В (ако се консумират в излишък).
Рискови фактори за диабет
В зависимост от вида на диабета, рисковите фактори за заболяването са различни.
Рискови фактори за диабет тип I:
- наследственост - вероятността от заболяване е по-висока, ако кръвните роднини имат диабет;
- Някои вирусни инфекции (напр. рубеола, инфекциозна мононуклеоза) могат да предизвикат автоимунна реакция в тялото, карайки имунната система да атакува клетките на панкреаса.

Наднорменото тегло не причинява диабет тип I, но увеличава риска от развитие на диабет тип II.
Най-честите рискови фактори за захарен диабет тип II, които не са пряко свързани с повишаване на нивата на кръвната захар: наднормено тегло, заседнал начин на живот, бременност и др.
По време на физическа активност глюкозата се разгражда активно за производство на енергия; веществата, доставяни с храната, както и собствените мастни запаси на тялото се използват като субстрат. При затлъстяване се увеличава обемът и съответно площта на мембраните на мастните и други клетки, съдържащи липидни включвания, относителната плътност на инсулиновите рецептори на единица площ намалява, в резултат на което клетките стават по-малко чувствителни към инсулин и абсорбират глюкозата се влошава.
Рискови фактори за захарен диабет тип II:
- наднормено тегло и затлъстяване;
- заседнал начин на живот (без физическа активност глюкозата се разгражда по-бавно, така че клетките могат да станат по-малко чувствителни към инсулин);
- захарен диабет при кръвни роднини;
- възраст над 45 години;
- предиабетът е състояние, при което нивото на глюкозата в кръвта остава на горната граница на нормата за дълго време. Преддиабетът се счита за наличен, ако анализът показва стойности от 5, 6 до 6, 9 mmol/l;
- захарен диабет по време на бременност (гестационен диабет);
- раждане на дете с тегло над 4 кг;
- депресия;
- сърдечно-съдови заболявания;
- артериална хипертония (налягане над 140/90 mm Hg);
- високи нива на "лош" холестерол с висока плътност (повече от 0, 9 mmol / l) и триглицериди (повече от 2, 82 mmol / l);
- синдром на поликистозни яйчници.
Симптоми на диабет
Захарният диабет тип I обикновено се проявява като изразени симптоми, други видове заболяване могат да се развият незабелязано дълго време.
Чести симптоми на диабет:
- силна жажда;
- слабост;
- често уриниране;
- нощно напикаване при деца, които не са мокрили леглото преди това;
- внезапна загуба на тегло без видима причина;
- постоянно силно чувство на глад;
- чести инфекции на пикочните пътища или гъбични инфекции.
Отделно има така наречените вторични симптоми на захарния диабет, които се появяват в по-късните стадии на заболяването и сигнализират за усложнения.
Вторични симптоми на диабет:
- сърбяща кожа;
- гадене;
- повръщане;
- болка в корема;
- суха уста;
- мускулна слабост;
- замъглено зрение;
- лошо зарастващи рани;
- изтръпване на пръстите на ръцете или краката;
- acanthosis nigricans потъмняване на кожата на шията, подмишниците, лактите и коленете;
- диабетна дермопатия пигментни петна с атрофия и лющене на кожата, разположени на завоите на долните крайници, често се появяват поради лошо зарастване на рани на краката;
- мехури от диабетен пемфигус по долните крайници с размери от няколко милиметра до няколко сантиметра. Най-често се срещат при пациенти в напреднала възраст с дългосрочен диабет;
- главоболие;
- миризма на ацетон от устата.
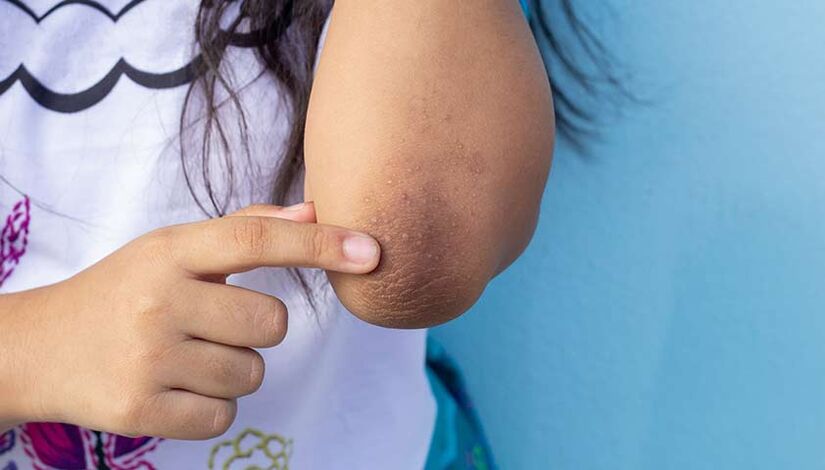
Acanthosis nigricans или потъмняването на кожата на шията, коленете, лактите и подмишниците може да е признак на диабет.
Усложнения на диабета
Усложненията обикновено се развиват при пациенти с напреднал захарен диабет и включват ретинопатия, нефропатия и полиневропатия.
Разрушаването на големите съдове води до атеросклероза, миокарден инфаркт, инсулт и енцефалопатия.
Постоянното проследяване на кръвната захар и приемането на лекарства за понижаване на нейното ниво може да предотврати или забави необратимите усложнения на диабета.
Освен това се нарушава регенерацията на малките съдове. Поради това раните по тялото не заздравяват добре. Така че дори малък разрез може да се превърне в дълбока гнойна язва.
Диабетна кома
Диабетната кома е усложнение на диабета, свързано с твърде високи или, обратно, ниски нива на кръвната захар.
В зависимост от концентрацията на глюкоза в кръвта, диабетната кома се разделя на два вида: хипогликемична (свързана с намаляване на нивата на захарта) и хипергликемична (причинена от повишаване на нейното ниво).
Хипогликемична комаобикновено се появява при хора с диабет, които са на инсулинова терапия.
Причината за такава кома е излишъкът от инсулин, който не позволява на тялото да повиши нивата на кръвната захар до нормални нива. Това често се случва, когато дозата инсулин е неправилно изчислена или диетата е нарушена, при което количеството на въведения инсулин не съответства на частта въглехидрати от изядената храна.
Предвестници на хипогликемична кома:
- треперене в тялото,
- втрисане,
- световъртеж,
- нервност или безпокойство
- силен глад
- гадене,
- замъглено виждане,
- нарушение на сърдечния ритъм.
„Правило 15" за спиране на хипогликемия при диабет:
Ако нивото на "захарта" ви е намалено, трябва да ядете 15 g бързи въглехидрати (пиете сок, вземете таблетка глюкоза) и след 15 минути измервайте кръвната си захар. Ако нивото му е ниско, изяжте още 15 г бързи въглехидрати. Повторете тези стъпки, докато захарта се покачи до най-малко 3, 9 mmol/l.
В редки случаи ниската кръвна захар може да доведе до загуба на съзнание. В такава ситуация той се нуждае от спешно инжектиране на хормона глюкагон, което се извършва от линейка.
Някои хора погрешно вярват, че човек в хипогликемична кома трябва да излее в устата си сладка течност. Това обаче не е така и е изпълнено с асфиксия (задушаване).
Хипергликемична комапридружен от остра липса на инсулин, която може да бъде причинена от силен стрес или недостатъчна доза инсулин след хранене.

Твърди се, че опасна хипергликемия възниква, ако нивото на кръвната захар надвишава 13, 9 mmol/L.
Симптоми на хипергликемия:
- силна жажда
- често уриниране,
- силна умора
- замъглено виждане,
- миризма на ацетон или плодов дъх,
- гадене и повръщане,
- болка в корема,
- бързо дишане.
Ако се появят такива симптоми, трябва да седнете възможно най-скоро, да помолите другите да се обадят на линейка или сами да се обадите на линейка.
Диагностика на захарен диабет
Ако човек има симптоми на повишена концентрация на кръвна захар: постоянна жажда, често уриниране, обща слабост, замъглено зрение, изтръпване на крайниците, трябва да се консултирате с общопрактикуващ лекар възможно най-скоро.
Но най-често захарният диабет се развива безсимптомно, така че се препоръчва всички хора да се подлагат на скринингов тест веднъж годишно, за да се открие заболяването в ранните етапи и да се предотврати развитието на усложнения.
Към кой лекар трябва да се обърна, ако подозирам захарен диабет?
По правило хората първо се обръщат към общопрактикуващ лекар. При съмнение за диабет той ги насочва към специализиран специалист, който лекува метаболитни патологии, ендокринолог.
По време на консултацията лекарят ще проведе проучване и преглед и за потвърждаване на диагнозата и определяне на тежестта на диабета ще предпише лабораторни и инструментални изследвания.
инспекция
Ако се подозира диабет, лекарят ще изясни медицинската история: случаи на заболяване при кръвни роднини, хронични патологии на панкреаса, начин на живот, скорошни инфекциозни заболявания.
Няма специфични признаци на диабет, които могат да бъдат открити по време на прегледа.
По време на прегледа лекарят ще оцени и състоянието на кожата: при захарен диабет върху нея могат да се появят тъмни участъци от acanthosis nigricans. Освен това специалист може да извърши бърз тест за глюкоза. Превишаването на нормалните стойности е причина за задълбочен преглед.
Лабораторни методи на изследване
За диагностика се предписва тест за кръвна захар. Високото му ниво, заедно с характерни симптоми като постоянна жажда, често уриниране, чести инфекциозни заболявания, е ясен признак на диабет.
Концентрацията на кръвната захар се измерва с помощта на един от следните тестове: изследване на плазмената глюкоза на гладно и след хранене, ниво на гликиран хемоглобин (HbA1c), което отразява средното ниво на кръвната захар през последните 3 месеца.
Ниво на HbA1c не повече от 6, 0% (42 mmol/l), ниво на глюкоза не повече от 5, 5 mmol/l се счита за нормално.
За да се постави точна диагноза, изследването се провежда най-малко два пъти в различни дни. Ако резултатите са двусмислени, се извършва тест за глюкозен толеранс, който позволява идентифициране на нарушена чувствителност на клетките към глюкоза.
В допълнение, Вашият лекар може да назначи допълнителни тестове за разграничаване на диабет тип 1 от диабет тип 2: тест за автоантитела и тест за кетонни тела в урината.
Антитела обикновено присъстват при хора с диабет тип I, а кетонни тела - с диабет тип II.
За да оцени чувствителността на клетките към инсулин, лекарят може да назначи тест за изчисляване на индекса HOMA-IR (Homeostasis model assessment of insulin резистентност), който отчита нивото на глюкозата и инсулина в кръвта.
Ако се подозират наследствени форми на диабет, експертите могат да препоръчат генетично изследване за идентифициране на мутации, свързани с наследствени форми на захарен диабет и непоносимост към глюкоза.
Инструментални методи на изследване
Инструменталните изследвания помагат да се идентифицират усложненията на диабета: увреждане на ретината, увреждане на сърцето, кръвоносните съдове, бъбреците и нарушения на нервната проводимост.
Предписва се ултразвуково изследване на вътрешните органи за оценка на състоянието на бъбреците и панкреаса. В допълнение, лекарят може да изпрати пациента за ЕКГ, за да открие аномалии в сърцето.
За да диагностицирате зрителни нарушения, ще трябва да се консултирате с офталмолог. По време на офталмологичен преглед лекарят оценява състоянието на ретината и изследва роговицата през прорезна лампа или с помощта на офталмоскоп.
Лечение на диабет
Няма лечение за диабет. Терапията е насочена към поддържане на приемливи нива на кръвната захар и предотвратяване на усложнения на заболяването.
Хората, диагностицирани с диабет, трябва редовно да измерват нивата на кръвната си захар, да си инжектират инсулин за диабет тип 1 или да приемат таблетки за диабет тип 2 или да си инжектират инсулин, за да контролират нивата на кръвната захар.
За да се предотвратят усложнения на заболяването, лекарят може да препоръча други лекарства. Например лекарства за контрол на кръвното налягане, разреждане на кръвта и предотвратяване на сърдечно-съдови заболявания, както и лекарства, които понижават холестерола в кръвта.
Проследяване на нивата на кръвната захар
За проследяване на нивата на кръвната захар се използват класически глюкомери и съвременни системи за непрекъснат мониторинг.
Глюкомерът е устройство, оборудвано с тънка игла. Човек убожда пръста си с него и капва кръв върху специална тест лента. Глюкомерът веднага показва резултата.
Системите за наблюдение са сензори, които се монтират на рамото, стомаха или крака. Тези сензори постоянно следят нивата на кръвната захар. Данните от устройството се изтеглят автоматично на специален монитор или в приложение на телефона. Такива устройства могат да сигнализират за пикове в кръвната захар, да начертаят криви на глюкозата за периоди от време, да изпращат информация до вашия лекар и дори да дават препоръки за спешни и рутинни мерки и необходимостта от промяна на тактиката за лечение на диабет.
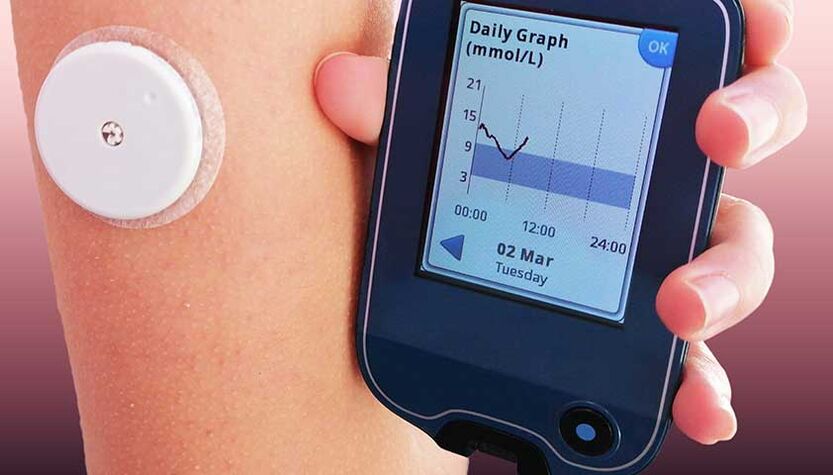
Носенето на системата за наблюдение не боли, не се усеща по тялото.
Диета при диабет
Няма специална диета за хора с диабет, но е важно хората с тази диагноза да броят количеството въглехидрати, които приемат всеки ден и да водят хранителен дневник.
Броене на въглехидрати
Въглехидратите влияят най-много на нивата на кръвната захар, затова е важно хората с диабет не да ги елиминират, а да ги броят.
Преброяването на въглехидратите е в основата на диетата за хора с диабет, които са на инсулинова терапия. За да направите това, използвайте универсалната параметърна единица за хляб (XE).
1 XE съответства на приблизително 15 g нетни въглехидрати или 20–25 g хляб и повишава нивата на кръвната захар средно с 2, 77 mmol/l. За усвояването на такова количество глюкоза е необходима доза инсулин от 1, 4 единици.
Количеството въглехидрати в диетата на човек с диабет тип I средно не трябва да надвишава 17 хлебни единици на ден.
Количеството въглехидрати, което човек с диабет може нормално да понесе, варира от човек на човек и зависи от теглото, нивото на физическа активност, дневните нужди от калории и начина, по който тялото метаболизира въглехидратите.
Можете да изчислите необходимото количество въглехидрати на ден с диетолог или вашия лекар. След превръщането на въглехидратите, които приемате, в хлебни единици, Вашият лекар ще Ви помогне да определите количеството инсулин, което ще е необходимо за усвояване на глюкозата. С течение на времето човек ще се научи сам да изчислява това.
Освен това има и други диетични препоръки за хора с диабет:
- ограничаване на приема на калории на всички пациенти с наднормено тегло;
- минимизиране на съдържанието на мазнини (предимно животински произход) и захари в храната;
- консумирайте въглехидрати предимно от зеленчуци, пълнозърнести храни и млечни продукти;
- изключете или ограничете консумацията на алкохолни напитки (не повече от 1 конвенционална единица за жени и 2 конвенционални единици за мъже на ден).
Прогноза и профилактика на захарен диабет
Захарният диабет е хронично заболяване, което не може да бъде напълно излекувано. Но лекарствата и по-здравословните промени в начина на живот помагат да се избегнат усложненията и да се забави прогресирането на заболяването.
Без лечение прогнозата за захарен диабет е неблагоприятна: човек може да умре поради увреждане на сърдечно-съдовата система.
Начини за предотвратяване на диабет:
- редовна физическа активност;
- разнообразна диета с достатъчно фибри, протеини, мазнини и въглехидрати;
- здравословен контрол на теглото;
- намаляване на консумацията на алкохол;
- отказ от алкохол и пушене.
Хранене за профилактика на захарен диабет тип II
Важна част от предотвратяването на диабет тип II е здравословното и разнообразно хранене. За тази цел е разработен принципът или методът на здравата чиния.
Методът на здравословната чиния разделя храните на пет основни групи: плодове и зеленчуци, въглехидрати с бавно освобождаване, млечни продукти, протеини и мазнини. Можете да комбинирате тези групи, като използвате обикновена чиния. Плодовете и зеленчуците трябва да съставляват една трета или половината от него. Бавни въглехидрати една трета или малко повече. Останалата част се заема от млечни продукти, малко повече протеинови храни и малка част от мазнини.

Хранене според принципа на здравословната чиния: половината са фибри, ⅓ бавни въглехидрати, останалото протеинови храни.
Освен това трябва да се спазват и други важни принципи на здравословното хранене:
- пийте според жаждата;
- яжте по-малко сол, не повече от чаена лъжичка (5-6 g) на ден;
- ограничете консумацията на трансмазнини (съдържащи се в много готови и преработени продукти за бързо хранене, торти и сладкиши);
- намалете консумацията на наситени мазнини (съдържащи се в сладкиши, тлъсти меса, колбаси, масло и мас);
- яжте по-малко захар, не повече от 7 чаени лъжички (30 г) на ден.
























